Нарушение сердечного ритма
Сердечные аритмии являются результатом нарушения выработки и проведения электрических импульсов в специализированных клетках сердца, организованных проводящей системе.
Поскольку эти импульсы отвечают за сокращение сердечной мышцы в правильном ритме, их нарушение вызывает аномальные сокращения сердца.
Нормальный сердечный ритм в покое составляет от 60 до 100 ударов в минуту (это синусовый ритм). Он может замедляться, например, во время сна, или ускоряться во время физических упражнений. Нарушения сердечного ритма связаны со слишком медленным ритмом (менее 60 ударов) или слишком быстрым ритмом (более 100 ударов), так называемые брадикардия или тахикардия, либо при нерегулярном сердцебиении.
Есть много видов сердечных аритмий.
По месту происхождения они делятся на желудочковые аритмии и наджелудочковые аритмии.
Наджелудочковые аритмии довольно часто встречаются и в молодом и в пожилом возрасте. Многие из них временные и безвредные. Они возникают при повышенной тревожности, нелеченой сердечной недостаточности, во время или после невыявленного миокардита или гормональных нарушениях.
Наиболее частые суправентрикулярные аритмии
- дополнительные наджелудочковые сокращения или наджелудочковые экстрасистолы — в определенной области предсердий сразу после прохождения физиологического импульса создается дополнительный импульс, вызывающий преждевременное сокращение сердца; это довольно распространенное состояние среди возрастных групп;
- наджелудочковая тахикардия — возникает, когда определенная структура сердца начинает генерировать регулярный, но слишком быстрый сердечный ритм;
- синдром слабости синусового узла — проявляется медленным пульсом с периодами учащения
- фибрилляция предсердий — заключается в образовании очень быстрых (даже 300-700 в минуту) сокращений в различных отделах предсердий; вызывает нерегулярное, быстрое сердцебиение;
- трепетание предсердий — разряды производятся с очень высокой скоростью в правом предсердии (300 в минуту), но только примерно каждый второй импульс достигает желудочков, вызывая их сокращение.
Желудочковые аритмии
- дополнительная стимуляция желудочков — внутри желудочков возникает электрический импульс, заставляющий их неожиданно, преждевременно сокращаться; сердечный ритм быстро приходит в норму;
- желудочковая тахикардия — регулярные высокочастотные импульсы в желудочках, заставляющие сердце биться быстрее; это состояние может быть опасным для жизни человека и требует неотложной медицинской помощи.
Симптомы аритмии
Часто люди не испытывают дискомфорта от аритмии.
Характерные симптомы нарушения сердечного ритма:
- ощущение неровного сердцебиения;
- сердцебиение и трепетание в груди;
- ощущение, что ваше сердце бьется слишком быстро (регулярное или нерегулярное);
- усталость;
- слабость;
- головокружение и обмороки;
- боль в груди или дискомфорт;
- одышка.
Причины аритмии
Вероятность развития аритмий сердца увеличивается с возрастом. Многие сердечные заболевания могут вызывать аритмию.
Наиболее частые причины аритмии:
- ишемическая болезнь сердца;
- атеросклероз;
- ожирение;
- инфаркт миокарда;
- пороки сердечного клапана;
- гипертония;
- миокардит;
- электролитные нарушения;
- гормональные расстройства;
- наличие врожденных аномалий проводящих путей в сердце;
- тяжелые травмы.
Состояния, вызывающие или усугубляющие аритмию:
- инфекции и повышение температуры тела;
- физическое и эмоциональное напряжение;
- тревожность или беспокойство;
- чрезмерное употребление алкоголя, кофе;
- курение;
- анемия;
- заболевание щитовидной железы;
- перегрузка организма чрезмерными физическими нагрузками;
- принимать лекарства или передозировать их;
- врожденные факторы.
В случае появления:
- ощущения слишком быстрого или слишком медленного сердцебиения;
- боли в груди, сопровождающейся вышеуказанными симптомами головокружения и слабости;
- необъяснимой одышки
немедленно обратитесь к врачу-аритмологу.
Наличие аритмии не означает серьезное заболевание сердца. Причина аритмий часто не распознается.
Диагностика аритмии
Первый этап диагностики — подробное собеседование с врачом-аритмологом и медицинское обследование.
Анализы, выполняемые при диагностике заболевания:
- ЭКГ в покое и во время приступа аритмии — позволяет распознать тип нарушения ритма.
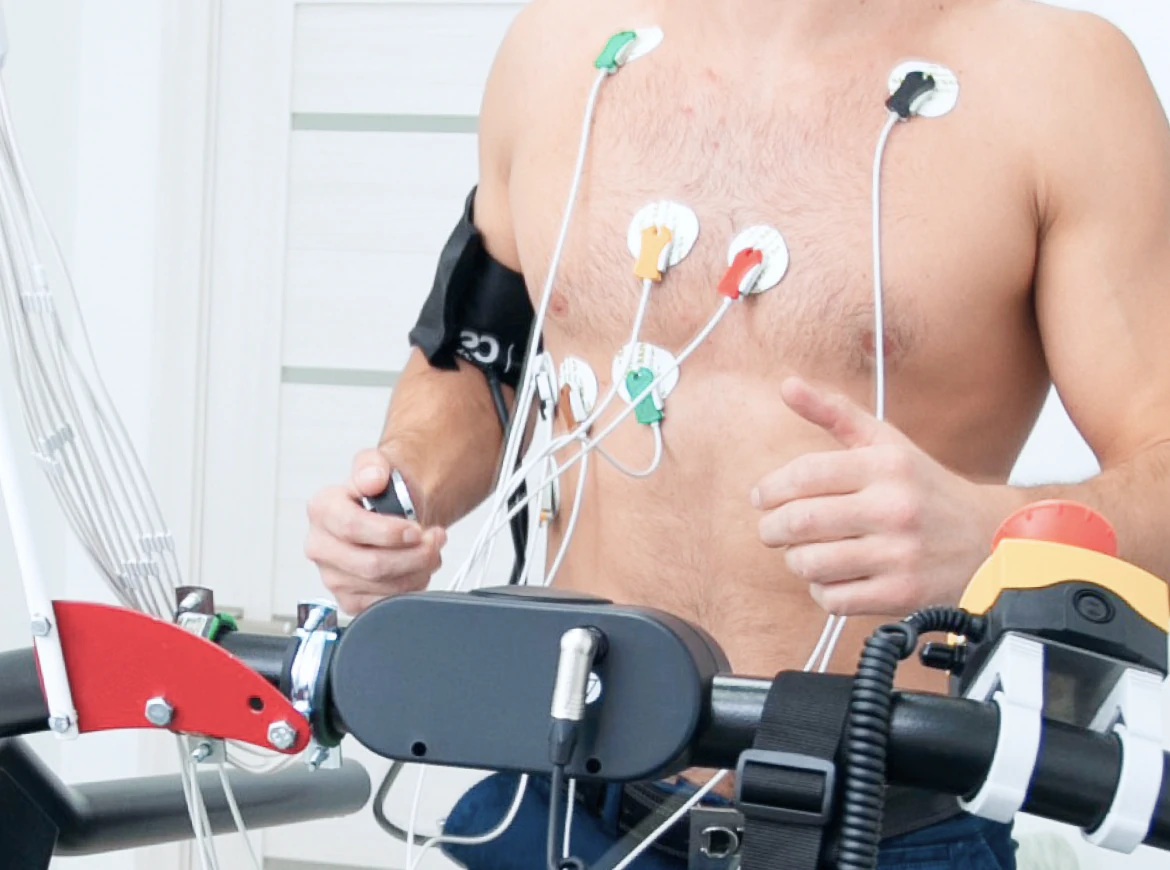
- Суточное (Холтеровское) мониторирование ЭКГ (если диагноз не был поставлен во время традиционной ЭКГ) — пациент находится с аппаратом для регистрации ЭКГ в течение 24 часов с электродами, прикрепленными к груди, которые подключены тонкими проводами к небольшому записывающему устройству, которое носят, на ремне.
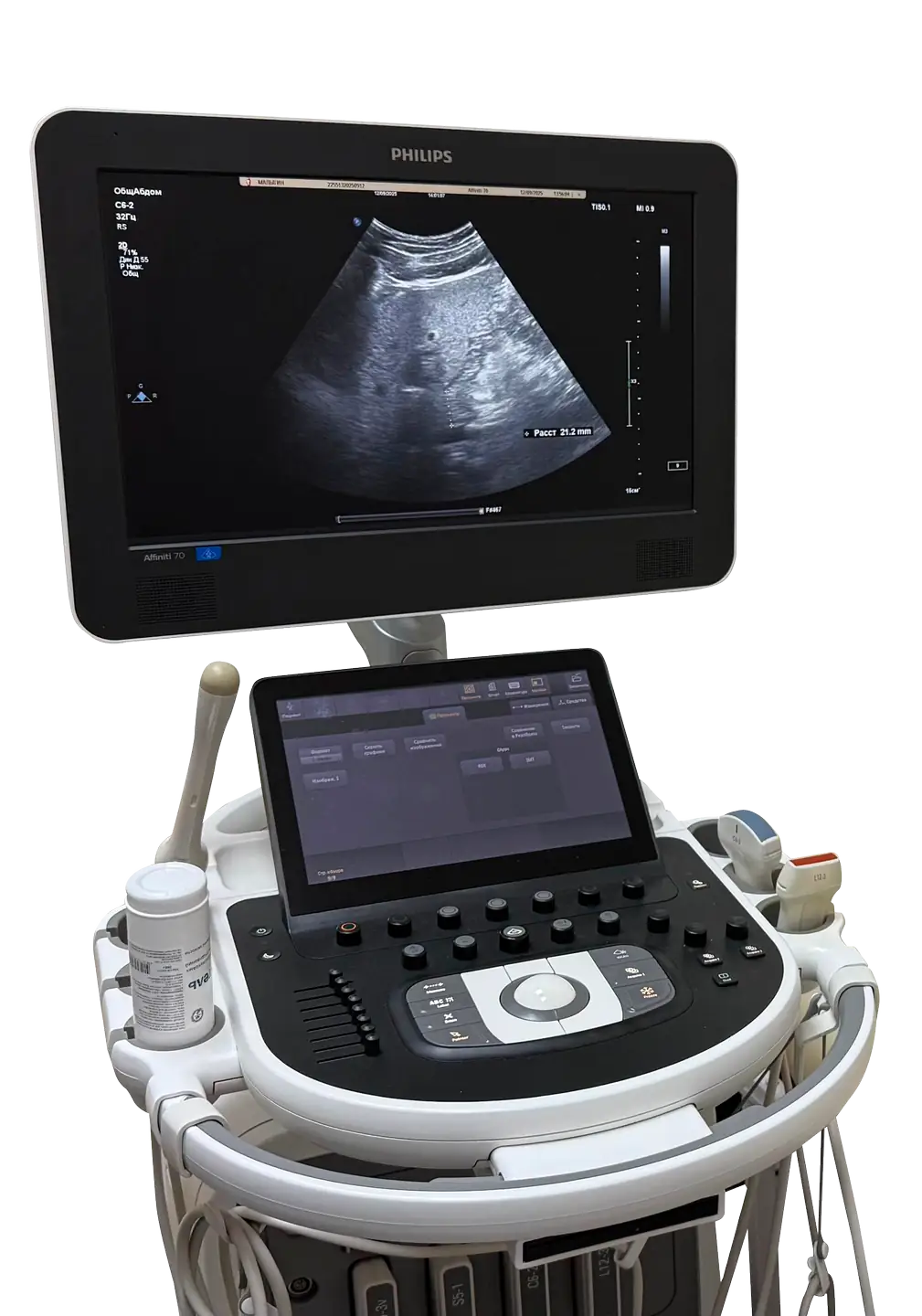
- УЗИ сердца — позволяет визуализировать структурные аномалии сердца, такие как клапанные пороки, состояние сердечной мышцы.
Лечение аритмии
Выбор метода лечения зависит от типа аритмии, клинических симптомов и частоты их появления.
Доступные методы лечения аритмии:
- Фармакотерапия — антиаритмические препараты обладают способностью изменять электрофизиологические свойства сердца.
- Кардиоверсия и дефибрилляция сердца — методы электротерапии сердца. Они выполняются после введения пациента в состояние анестезии.
- Катетерная радиочастотная абляция — процедура предполагает нанесение радиочастотной энергии в участков сердечной мышцы, в которой генерируются аномальные электрические импульсы. Процедура выполняется с помощью электрода, вводимого в сердце с помощью катетера через сосуды.
- Электростимуляция сердца — процедура с использованием имплантированного кардиостимулятора. После лечения пациент должен все время находиться под медицинским наблюдением, чтобы можно было отслеживать результаты лечения и диагностировать возможные осложнения.
- Имплантируемый кардиовертер — дефибриллятор. После лечения пациент должен все время находиться под медицинским наблюдением, чтобы можно было отслеживать результаты лечения и диагностировать возможные осложнения.
Советы врача-аритмолога
Следует:
- делать физические упражнения, такие как быстрая ходьба, бег, плавание, езда на велосипеде;
- ограничить потребление сахара, масла, жирного мяса, сыра, жареной пищи и яиц;
- увеличить количество потребляемых свежих фруктов, овощей, рыбы и морепродуктов, полезных жиров.
Не следует:
- употреблять чрезмерное количество кофеина и, желательно, совсем не употреблять;
- курить сигареты;
- употреблять алкоголь (при некоторых видах аритмии алкоголь полностью противопоказан);
- принимать таблетки для похудания и стимулирующие препараты;
- подвергать себя конфликтным и стрессовым ситуациям.